Calidad de vida en pacientes con trastornos funcionales digestivos en un centro de salud de atención primaria
María José Ortigosa Meléndez (*), Tárraga López P J (**), López Cara M A (***), Rodríguez Montes J A (****)
(*)Médico de Familia de Albacete. (**) Centro de Salud de Albacete. Profesor Facultad de Medicina de Albacete. (***) Centro de Salud de Alcaraz (Albacete). Colaborador Clínico Docente de la Universidad Autónoma de Madrid. (****) Catedrático de Cirugía de la Universidad Autónoma de Madrid.
INTRODUCCIÓN
Los trastornos funcionales digestivos (TFD) se definen como una combinación variable de síntomas gástrointestinales persistentes o recidivantes no explicables por anomalías estructurales o metabólicas, con implicaciones socio-sanitarias importantes.
Afectan a un 25% de la población y representan un 44% de las consultas de Atención Primaria. Los pacientes que padecen TFD son muy difíciles de tratar por el desconocimiento de la etiología de la enfermedad y las numerosas variables que se asocian a la misma y son poco comprendidos por los médicos, quienes suelen confundirlos con trastornos psiquiátricos o psicosociales. Gran parte de la culpa de la mala comprensión de estos TFD la tiene la mala formación médica, que es cerradamente morfológica.
No existe un algoritmo diagnóstico unánimemente aceptado, especialmente en lo referente a los estudios diagnósticos que deben realizarse, pero sí existe un consenso respecto a un diagnóstico clínico
Existen numerosos TFD entre ellos se encuentran:
- La dispepsia funcional (tipo ulceroso, tipo dismotilidad o inespecífico).
- El síndrome del Intestino irritable.
- La diarrea o la constipación funcional.
- El síndrome de dolor abdominal funcional.
En diversas encuestas realizadas en población general se ha establecido que hasta un 30% de la población presenta una dispepsia a lo largo de su vida, aunque sólo 1 de cada 4 lo consulten a su médico (sólo un 25% consulta a su médico de atención primaria y más de un 50% se automedica).(1.4) En cuanto al síndrome del intestino irritable, su prevalencia es elevada. Las encuestas realizadas a la población general estiman una prevalencia en los países occidentales que oscila entre el 15 y el 30%. El SII es, sin duda, el diagnóstico más frecuente en las consultas digestivas de atención primaria, pero constituye también una sustancial proporción de casos de dolor abdominal agudo que acuden a los servicios de urgencias. La clasificación de Roma, publicada en GUT en 1999, describe alrededor de veinte cuadros correspondientes a TDF. Además suelen darse en una alto porcentaje una combinación de los dos: Dispepsia funcional y SII, lo que hace más complicado el diagnóstico y por tanto el tratamiento. (5-6)
En Atención Primaria, alrededor de la mitad de los pacientes que consultan por Trastornos gastrointestinales tiene TDF, siendo el síndrome de colon irritable, el problema más común. (7) Si bien la clasificación de los mismos es controvertida, el manejo es similar en la mayoría de los casos, siendo el abordaje bio-psico-social el más adecuado para estos pacientes.
Los principios, objetivos, tipos de fármacos y la organización de la terapia están formulados fundamentalmente para intestino irritable, dispepsia y reflujo gastroesofágico, pero existen 18 ó 20 cuadros más para los que valen las mismas consideraciones, es decir, se trata de síntomas multifactoriales, de fisiopatología desconocida, que se inician precozmente en la vida y que tienen una evolución crónica, anárquica y recurrente, y un marcado componente psicosocial.
Dentro de los factores etiológicos se incluyen una predisposición fisiológica y psicológica y los factores estresantes sociales recurrentes. Es importante saber que hay evidencias de que los trastornos suelen coexistir con patología médica crónica cardiaca, renal o reumatológica, y que estos cuadros se acompañan con frecuencia de síntomas menores o trastornos psiquiátricos mayores. No es infrecuente la coexistencia con otros trastornos funcionales de origen articular, musculo-esquelético, sistémico y urinario; prácticamente todos los órganos de la economía pueden tener expresión en un trastorno funcional.
Se ha pensado durante décadas que los TFD eran un problema exclusivo de las sociedades desarrolladas; de alguna forma, el precio a pagar por el ¨bienestar¨. Los estudios epidemiológicos nos muestran que quizá esto no es exactamente cierto. Se ha señalado una frecuencia de SII en países en vías de desarrollo, similar a la de sociedades occidentales.
El trabajo de Bujanda y colaboradores, nos muestra que los TFD representan un gran número de consultas digestivas también en este ámbito y nos hace partícipe de la realidad de la patología digestiva en un área sanitariamente desfavorecida como Guatemala, trasladándonos su sorpresa ante la abundancia de patología funcional digestiva.(8-9)
La mayoría de los pacientes con TDF se presentan con síntomas leves y pueden ser perfectamente manejados por médicos de Atención Primaria. Estos han ido conociendo la existencia de los TFD a través de los comentarios y vivencias de sus pacientes más que por la experimentación clínica. La necesidad de definir esta patología desconocida representa uno de sus mayores retos. (10-12) El tratamiento sintomático está destinado especialmente al alivio de los síntomas según su localización.
En cuanto al manejo psicológico, el inicial podría incorporar terapias breves, muchos pacientes con estos TDF tienen miedo a tener una enfermedad grave como cáncer, por lo tanto las terapias deben ir dirigidas entre otras cosas a poder hablar con el paciente y aclarar estos miedos. Es también muy importante, explicar en forma clara y precisa la fisiopatología de sus síntomas. Se recomienda que la explicación incluya factores psicológicos y fisiológicos.
En los pacientes con síntomas crónicos que no hayan respondido al tratamiento, los factores psicológicos pueden ser muy relevantes. El médico debe indagar acerca de estrés emocional y en varias entrevistas, si fuese necesario, ayudar al paciente a conectar el estrés con los factores psicológicos y el dolor.
Los principios y objetivos de la farmacología al de estos cuadros se basan en el desarrollo que ha alcanzado el conocimiento neurobiológico, sobre todo a partir de los años 70 y 80, en cuanto a los receptores y neurotransmisores del SN entérico y central; la complejidad del sistema ha causado confusión y perplejidad. Hasta la fecha se ha descrito, sólo para serotonina, alrededor de 12 receptores diferentes. Este NRT es esencial para las funciones efectivas del SNC, y 95% de él está presente en el tubo digestivo. La mayoría de los fármacos que se han formulado hasta este momento tienen un uso empírico y su eficacia no está siempre comprobada. El grave problema que presenta la investigación clínica, en fase de uno y dos, es el efecto placebo, que fluctúa entre 30% y 40%, lo que hace difícil comprobar la eficacia y la farmacología clínica de estos fármacos.(13-16)
En resumen, podríamos decir que los TFD constituyen una patología muy frecuente dentro de las consultas por causas digestivas en atención primaria, cuyo diagnóstico se fundamenta en la mayoría de las ocasiones en la exclusión de otras patologías orgánicas. Su evolución y tratamiento se basa en una relación positiva y de confianza entre médico y paciente, condiciones que sin lugar a dudas se dan en atención primaria.
Con estas bases nos hemos planteado los siguiente objetivos.
OBJETIVOS
Como objetivo principal se plantea determinar la relación entre trastornos funcionales digestivos y calidad de vida relacionada con la salud en una consulta de Atención Primaria perteneciente a un centro de salud de Albacete (zona I).
Como secundarios:
- Evaluar cuál es dentro de los TDF la patología más frecuente por la que consultan los pacientes de dicho centro.
- Evaluar cuál es el grado de automedicación respecto a los TDF.
MATERIAL Y MÉTODOS
Hemos realizado un estudio epidemiológico transversal, realizado en varios Centros de Salud de la provincia de Albacete.
En el estudio se incluyeron a todos los pacientes que acudieron a consulta por algún síntoma digestivo, mediante entrevista directa y tras aceptación de participar en nuestro estudio, se realiza medición de parámetros antropométricos (peso y talla), recogida de datos biodemográficos (edad y sexo), hábitos del paciente (tabaco, alcohol, café y coca-cola) y enfermedades concomitantes que padecen(incluyendo enfermedad psiquiátrica, patología vascular, respiratoria, cardiaca…), así como tratamiento concomitantes tanto para su patología de base como para la patología por la que consultan(automedicación), y se les solicita que contesten a un cuestionario sobre el estado de salud, el SF-12.
Se consideran como criterios de inclusión en nuestro estudio:
- Pacientes de ambos sexos.
- Pacientes con edad mayor o igual a 14 años.
- Pacientes que consultan por síntomas digestivos que hayan estado presentes un mínimo de 3 meses: dolor/molestia abdominal, náuseas, vómitos, digestiones pesadas, saciedad precoz, eructos, hinchazón/distensión abdominal, diarrea o estreñimiento.
- Pacientes que hayan aceptado participar voluntariamente en el estudio.
Se consideran como criterios de exclusión en nuestro estudio:
- Pacientes con una ingesta de alcohol superior a 60gr/día.
- Pacientes que estén participando en algún ensayo clínico.
- Pacientes con incapacidad para leer o entender cuestionarios.
Se consigue finalmente una muestra de 41 pacientes. Siendo nuestro estudio un estudio preliminar, no hemos calculado tamaño muestral necesario.
El cuestionario SF-12 utilizado, es la versión española abreviada, constando de un total de 12 preguntas de múltiple respuesta.
El estudio se ha llevado a cabo según las instrucciones derivadas del Código Deontológico Español, la declaración de Helsinki y la normativa nacional al respecto sobre estudios epidemiológicos.
Análisis estadístico
Se ha utilizado el programa estadístico SPSS 12.0.
Las variables incluidas en el estudio se expresan como cuantitativas en forma de media, desviación estándar e intervalos de confianza y de predicción, o mediana y percentiles en el caso de que la distribución de los valores obtenidos no sea simétrica. Las variables categóricas se expresarán en forma de valor absoluto, frecuencia y porcentaje por grupos de edad y sexo.
RESULTADOS
Variables socio-demográficas
El total de pacientes incluidos en el estudio fue de 141 de los que 58,54% eran mujeres y 41,46% hombres. La media de edad era de 46,17 con una desviación típica de 22.
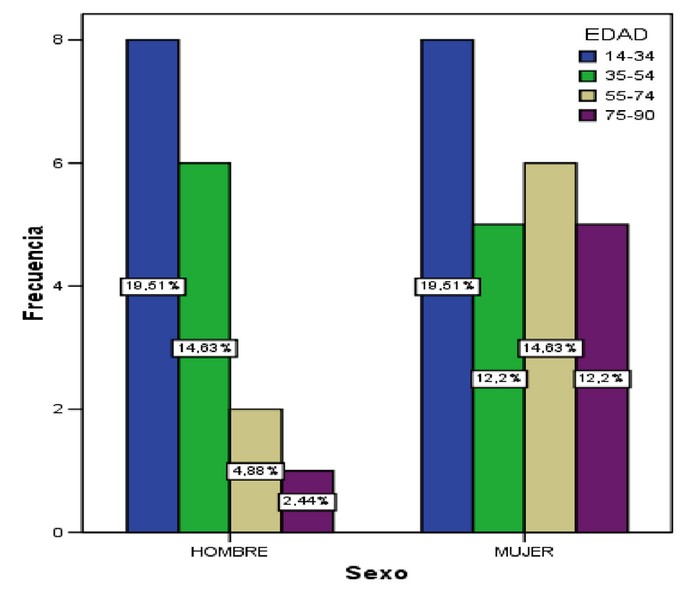
La distribución por grupos de edad y sexo puede verse en la Figura 1. Obteniendo como porcentaje más elevado 19,51%, la edad comprendida entre 14-34, tanto en hombres como en mujeres.

Figura 1. Distribución por grupos de edad y sexo
Conociendo peso y talla, calculamos IMC (Figura 2). El 48,78% corresponde a un IMC dentro de la normalidad y un 19,51% a sobrepeso grado I.Las respuesta de nuestros pacientes sobre sus hábitos de vida quedan reflejados en la Figura 3:

Figura 2. Distribución por grupos del IMC.

Figura 3. Distribución según hábitos de vida de los pacientes.
F: fumador Ca: 1 taza de café/día
NF: No fumador +Ca: más de 1 taza de café/día
A: Alcohol Co: 1 vaso coca-cola/día
NA: No alcohol +Co: más de 1 vaso de coca-cola/ día.
Datos patológicos
El objetivo de nuestro estudio es valorar la vida de nuestros pacientes con TDG, y por ello es imprescindible conocer cuál es la patología digestiva más frecuente por la que consultan. (Figura 4)

Figura 4. Patologías consultadas.
El 17,07% consultó por estreñimiento, el 14,63% por dispepsia funcional, un 4,88% coinciden por dolor abdominal de origen funcional, alteraciones anorrectales y distensión abdominal funcional y un 2,44% por trastornos esofágicos.
La severidad de los síntomas la clasificábamos en leve (el síntoma era fácilmente tolerable), moderada (intervenía en actividades de la vida diaria) y grave (resultaba incapacitante). No apareció ningún paciente con severidad grave, resultando un 26,8% con patología leve y un 73,2% con moderada.
El 73,17% corresponde a patologías frecuentes (más de 3 veces por semana) y un 26,83% a ocasional (menos de 3 veces por semana).
En cuanto a las enfermedades concomitantes, el 80,49% de los encuestados sí presentaba otro tipo de patología junto a patología digestiva frente a un 19,51% que no presentan enfermedad concomitante. De los que sí presentan enfermedad el 75,61% sí reciben algún tipo de tratamiento y el 4,88% no. El 17,07% de los que no presentan enfermedad no reciben tratamiento y nos queda un 2,44% que toma tratamiento para algo aún no padeciendo enfermedad alguna. (Figura 5)

Figura 5. Patologías concomitantes.
Si analizamos la automedicación obtenemos que el 70,73% de los encuestados se automedica y un 29,27% no lo hace pero sí comentaban algún tipo de medidas higiénico-dietéticas.
Datos obtenidos del cuestionario sf-12.
Respecto a cómo consideran nuestros pacientes encuestados su salud, el 31,71% coincide en muy buena, coincidiendo el mismo porcentaje en buena, el 29,27% regular, excelente la considera un 4,88% y sólo un 2,44% mala.
Valorando si su salud le limita tanto para realizar algunos esfuerzos moderados (mover una mesa, caminar más de 1 hora) como para subir varios pisos por la escalera, se encontró que para un 17,07% sí, le limita mucho, para el 21,95% sí, le limita un poco y un 60,98% no se veía limitado nada. (Figura 6)

Figura 6. Grado de limitación para llevar a cabo actividades laborales o domésticas.
A la pregunta de hasta qué punto el dolor le ha dificultado su trabajo habitual (incluido el trabajo fuera de casa y las tareas domésticas) durante las 4 últimas semanas un 12,2% contestó que nada, 31,71% que un poco, destaca un 34,15% con regular, bastante respondió un 21,95% y 0% mucho. (Figura 7)

Figura 7. Influencia del dolor en la actividad laboral.
Respecto a con qué frecuencia la salud física o los problemas emocionales le han dificultado sus actividades sociales (como visitar a los amigos o familiares) durante las 4 últimas semanas destacó el 39,02% con alguna vez.
Intentamos averiguar la causa de esas limitaciones (Figura 8), destacando un 46,34% como causa física.

Figura 8. Causa de las limitaciones.
Valoramos el porcentaje de patología psiquiátrica entre nuestros pacientes: (Figura 9)

Figura 9. Patologías psiquiátricas.
Y por último preguntamos cómo interfería su patología en las actividades habituales: (Figura 10)

Figura 10. Impacto en la actividad de la patologías.
A pesar de padecer algún TFD gran parte de ellos tienen una muy buena o buena percepción de su salud y más de la mitad considera no tener ningún tipo de limitación para realizar esfuerzos físicos. Pero sin embargo, la mayoría de ellos califican sus síntomas como moderados (interfiriendo en las actividades de la vida diaria), y coinciden en que el dolor le ha dificultado un poco en su trabajo habitual y que su salud física le ha limitado algunas veces en sus actividades sociales.
DISCUSIÓN
Los TFD es un tema muy controvertido hoy en día sobre todo por la alta prevalencia y el alto coste económico, social y personal que supone. Sin embargo, la mayoría de los estudios publicados hasta la fecha tratan de explicar, la importante sobreposición de síntomas y mecanismos fisiopatológicos comunes entre los TFD. Y de cómo intentar no considerarlos a todos ellos como entidades nosológicas distintas y separadas. (7, 15-18)
En este estudio se observó una mayor prevalencia en mujeres y que se relaciona en ambos sexos con un grupo de edad joven (14-34 años) y con un IMC normal, y no influía para nada los hábitos de vida, esto se ve en el estudio de Bujanda et al, que nos muestra la existencia de patología funcional digestiva en un área desfavorecida de Guatemala.
Numerosos estudios ponen a la cabeza de estos TFD al SII como primera consulta siendo en nuestro estudio el estreñimiento la primera causa de consulta seguido de SII. (11-14)
También se demuestra la relación de los TFD con la existencia de otras patologías, como ya hablo de ello el Dr. Flavio Nervi, sin embargo no se demuestra la clara relación con patología psiquiátrica de la que él habla y de la que hablan numerosos estudios, entre ellos cabe destacar el realizado por la Dra. Adriana Goldman en un hospital italiano. (18-22)
En cuanto al nivel de automedicación, nuestros pacientes superan en más de la mitad en porcentaje del sí.
En todos nuestros pacientes de una manera u otra consideran que interfiere su patología digestiva en sus actividades habituales. Por todo ello consideramos que el abordaje integral de los TFD es muy importante, los pacientes que padecen estos trastornos son muy difíciles de tratar por el desconocimiento de la etiología de la enfermedad y la cantidad de variables asociadas a la misma (ej. variedad e intensidad de los síntomas; depresión, ansiedad generalizada o estrés crónico). Se hizo una revisión breve de la enfermedad y propusieron estrategias para el manejo y tratamiento de estos pacientes especialmente basados en la Revisión Clínica de Guthrie y col. Aunque esta guía no reúne todos los requisitos metodológicos de las guías de práctica clínica, nos aporta recomendaciones aplicables en la consulta de cualquier médico de atención primaria.
Respecto a la evidencia disponible hay que tener en cuenta dos consideraciones: que diversas investigaciones han logrado resultados exitosos con distintos abordajes psicoterapéuticos, pero sin embargo estos presentan errores metodológicos sobresalientes que ponen en duda dichos resultados y que el tratamiento de los TFD con antidepresivos puede ser efectivo aún en ausencia de depresión. (23-24)
CONCLUSIONES
- Observamos en nuestro trabajo una disminución subjetiva en la calidad de vida de nuestros pacientes, estando más afectada la esfera de las relaciones sociales que la realización de actividades físicas.
- A pesar de tener una buena percepción de su salud, los pacientes con TFD refieren limitaciones para realizar actividades cotidianas de su vida diaria, e incluso de su trabajo.
- Se aprecia una mayor frecuencia de patologías concomitantes, pero en contraposición con otros estudios en nuestra muestra no se aprecia mayor índice de patologías psicológicas.
- Mayor tendencia en consultar por estreñimiento, seguido de dispepsia funcional, sobre todo se trata de mujeres de edad joven sin intervenir en ellas los hábitos de vida.
- Estos pacientes presentan mayor tendencia a la automedicación, aún sin obtener resultados que mitiguen sus síntomas.
BIBLIOGRAFÍA
- Díaz-Rubio M, Rey Díaz-Rubio E, Taxonera C. Síndrome del Intestino Irritable. In: Díaz-Rubio M, ed. Trastornos Motores del Aparato Digestivo. Madrid: Editorial Médica Panamericana, 1996:231-8.
- Olubuyide IO, Olawuyi F, Fasanmade AA. A study of irritable bowel syndrome diagnosed by Manning criteria in an African population. Dig Dis Sci 1995; 40: 983-5.
- Sobral DT, Vidigal KS, Farias. Digestive symptoms in young individuals: survey among medical students. Arq Gastroenterol 1991;28: 27-32.
- Ho KY, Kang JY, Seow A. Prevalence of gastrointestinal symptoms in a multiracial Asian population, with particular reference to reflux-type symptoms. Am J Gastroenterol 1998; 93: 1816-22.
- Massarrat S, Saberi-Firoozi M, Soleimani A, Himmelmann GW, Hitzges M, Keshavarz H. Peptic ulcer disease, irritable bowel syndrome and constipation in two populations in Iran. Eur J Gastroenterol Hepatol 1995; 7: 427-33.
- Bujanda L, Gutiérrez-Stampa MA, Caballeros CH, Alkiza MA. Trastornos gastrointestinales en Guatemala y su relación con infecciones parasitarias. An Med Interna (Madrid) 2002; 19: 3-6.
- P J Tárraga López. Trastornos funcionales digestivos: una visión desde la Atención Primaria. Rev de Medicina General 2004 Febrero; 61: 78-83.
- Fass R, Longstreth GF, Pimentel M, Fullerton S, Russak SM, Chiou CF, Reyes E, Crane P, Eisen G, McCarberg B, Ofman J. Evidence- and consensus-based practice guidelines for the diagnosis of irritable bowel syndrome. Arch Intern Med 2001; 161: 2081-8.
- American Gastroenterological Association. American Gastroenterological Association medical position statement: irritable bowel syndrome. Gastroenterology 1997; 112: 2118-9.
- Jones J, Boorman J, Cann PA, Forbes A, Gomborone J, Heaton KW, Hungin AP, Kumar D, Libby G, Spiller R, Read NW, Silk DB, Whorwell PJ. British Society of Gastroenterology guidelines for the management of the irritable bowel syndrome. Gut 2000; 47 (Suppl II): II1-II19.
- Mearin F, Cucala M, Azpiroz F, Malagelada JR. The origin of symptoms on the brain-gut axis in functional dyspepsia. Gastroenterology 1991; 101: 999-1006.
- García Rodríguez LA, Ruigomez A. Increased risk of irritable bowel syndrome after bacterial gastroenteritis: cohort study. BMJ 1999; 318: 565-6.
- Neal KR, Hebden J, Spiller R. Prevalence of gastrointestinal symptoms six months after bacterial gastroenteritis and risk factors for development of the irritable bowel syndrome: postal survey of patients. BMJ 1997; 314: 779-82.
- Gwee KA, Leong YL, Graham C, McKendrick MW, Collins SM, Walters SJ, Underwood JE, Read NW. The role of psychological and biological factors in postinfective gut dysfunction [see comments]. Gut 1999; 44: 400-6.
- Mayer EA, Naliboff BD, Chang L, Coutinho SV. V. Stress and irritable bowel syndrome. Am J Physiol Gastrointest Liver Physiol 2001; 280: G519-G524.
- O’Sullivan M, Clayton N, Breslin NP, Harman I, Bountra C, McLaren A, O’Morain CA. Increased mast cells in irritable bowel syndrome. Neurogastroenterol Motil 2000; 12:449-58.
- Swain MG, Agro A, Blennerhassett P, Stanisz A, Collins SM. Increased levels of substance P in the myenteric plexus of trichinella-infected rats. Gastroenterology 1992; 102:1919.
- Gay J, nti J, Garcia-Villar R, Bueno L. Alterations in intestinal motorresponses to various stimuli after nematode infection in rats: role of mast cells. Neurogastroenterol Motil 2000; 12: 207-14.
- Dr. Flavio Nervi. Farmacoterapia de los trastornos funcionales. Medwave. Julio 2003; año 3 nº6.
- Horwitz B, Fisher R.The Irritable Bowel Syndrome. Review article. NEJM 2001 344:1846-1850.
- Jackson J, O´Malley PG, Tomkins G, Balden E, Santoro J, Kroenke K. Treatment of functional gastrointestinal disorders with antidepressant medications: a meta-analysis. Am J Med 2000;108:65-72.
- Guthrie E, Thompson D. ABC of psychological medicin. Abdominal pain and functional gastrointestinal disorders. Clinical Review-BMJ 2002;325:701-3.
- Talley NJ, Owen BKO, Boyce P, Paterson K. Psychological treatments for irritable bowel syndrome: a critique of controlled treatment trials. Am J Gastroenterol 1996;91:277-86.
- Jackson J, Tomkins G. Treatment of functional gastrointestinal disorders with antidepressant medications: a meta-analysis. Am J Med 2000;108:65-72.